от профессора Аверьянова
Дышится легче
Авторы: А.В. Аверьянов1,2, А.Г. Сотникова1, В.Н. Лесняк1
1 Федеральный научно-клинический центр специализированных видов медицинской помощи и медицинских технологий Федерального медико-биологического агентства России, Москва, РФ.
2 Научно-исследовательский институт пульмонологии Федерального медико-биологического агентства России, Москва, РФ.
Обоснование.
Новая коронавирусная инфекция COVID-19, вызываемая зоонозным бетакоронавирусом SARS-CoV-2, во многом перевернула наши представления об участии иммунной системы в инфекционном процессе. Успешное применение антиинтерлейкиновых моноклональных антител и ингибиторов Янус-киназ при COVID-19, традиционно противопоказанных при инфекциях, свидетельствует о том, что иммунный ответ на возбудителя может быть опаснее самой инфекции.
Однако, назначая иммуносупрессивную терапию пациентам с COVID-19, не следует забывать, что некоторые интерстициальные пневмонии, вызываемые оппортунистической микрофлорой, такой как Pneumocystis Jirovecii, имеют сходные клинические и рентгенологические проявления.
Описание клинического случая.
Пациентка Я., 29 лет, поступила в инфекционный стационар с жалобами на фебрильную лихорадку, одышку в покое, малопродуктивный кашель, выраженную слабость. Больна в течение 14 дней, на догоспитальном этапе выявлена РНК SARS-CoV-2. При поступлении выполнена компьютерная томография грудной клетки, выявившая субтотальное повреждение легких с характерными рентгенологическими проявлениями интерстициальной пневмонии в виде зон «матового стекла», наличия «воздушных ловушек», что первоначально было расценено как проявления двусторонней вирусной пневмонии (КТ-3/4). Дальнейшее обследование, подтвердившее впервые выявленную ВИЧ-инфекцию и положительный анализ мокроты на P. Jirovecii, позволило поставить правильный клинический диагноз пневмоцистной пневмонии на фоне ВИЧ-инфекции и легкого течения COVID-19, провести терапию ко-тримоксазолом и получить благоприятный исход.
Заключение.
Данное наблюдение демонстрирует необходимость индивидуализированного подхода к каждому пациенту, поступающему в ковидный стационар, и проведения дифференциального диагноза даже при наличии лабораторно подтвержденного COVID-19, чтобы не пропустить другие интерстициальные пневмонии, в частности пневмоцистную пневмонию, возникающую на фоне иммунодефицита.
Ключевые слова: Pneumocystis Jirovecii, интерстициальная пневмоцистная пневмония, COVID-19, дифференциальный диагноз.
В период пандемии COVID-19 при массовом поступлении пациентов в стационары, перепрофилированные для оказания помощи больным коронавирусной инфекцией, внимание врачей сосредоточено прежде всего на данном заболевании. Однако болезни, имеющие сходные клинические и рентгенологические проявления, не исчезли из популяции и могут мимикрировать под коронавирусную пневмонию. Это относится прежде всего к интерстициальным пневмониям, вызванным оппортунистическими возбудителями, чаще Pneumocystis jirovecii. Данный возбудитель является сапрофитным дрожжеподобным грибком, активирующимся только в условиях тяжелого T-клеточного иммунодефицита, чаще всего вследствие инфицирования вирусом иммунодефицита (ВИЧ). Если при поступлении в ковидный госпиталь анамнез ВИЧ-инфекции или другого иммунодефицитного состояния отсутствует, то рентгенологи и клиницисты по результатам клинико-рентгенологической картины первично расценивают пациента, как больного c вероятным COVID-19.
О пациенте
В качестве клинического примера можно привести историю пациентки Я., 29 лет, домохозяйки, некурящей (с её слов), не имевшей профессиональных вредностей и хронических заболеваний. Женщина поступила в ФНКЦ ФМБА в Москве (в период перепрофилирования для оказания медицинской помощи пациентам с COVID-19) с жалобами на повышение температуры до фебрильной (40°C), одышку 4-й степени по шкале mMRC (modified Medical Research Council) при минимальной физической нагрузке и в покое, малопродуктивный кашель со слизистой мокротой, выраженную общую слабость.
Из анамнеза известно, что пациентка больна 14 дней, с момента, когда отметила кратковременное повышение температуры до субфебрильных цифр, сухого кашля, астении. При амбулаторном обследовании методом полимеразной цепной реакции (ПЦР) выявлена РНК SARS-CoV-2; компьютерная томография (КТ) органов грудной клетки в тот период не выполнялась. Лечилась амбулаторно антибактериальными, симптоматическими препаратами с положительным клиническим эффектом: температура тела нормализовалась, кашель не беспокоил. Через 2 нед. от начала симптомов заболевания отметила повышение температуры тела и появление нарастающей одышки, в связи с чем была доставлена в ФНКЦ с подозрением на коронавирусную инфекцию.
Физикальная диагностика
Состояние при поступлении расценивалось как тяжелое. При осмотре: кожные покровы бледные, повышенной влажности, чистые. При осмотре ротовой полости — орофарингеальный кандидоз. Частота дыхания 28/мин. Сатурация О2 на атмосферном воздухе 88%, на малопоточной кислородотерапии со скоростью потока 4 л/мин — 95%. Гемодинамические показатели стабильны.
Инструментальная и лабораторная диагностика
При компьютерной томографии органов грудной полости выявлены распространенные субтотальные зоны «матового стекла», в верхних отделах на фоне наиболее интенсивных зон — «воздушные ловушки»: первоначально КТ-картина расценена как проявления двусторонней вирусной пневмонии
(КТ-3/4) (рис. 1).
Рис. 1. Пациентка Я., 29 лет: компьютерная томография грудной клетки в день госпитализации
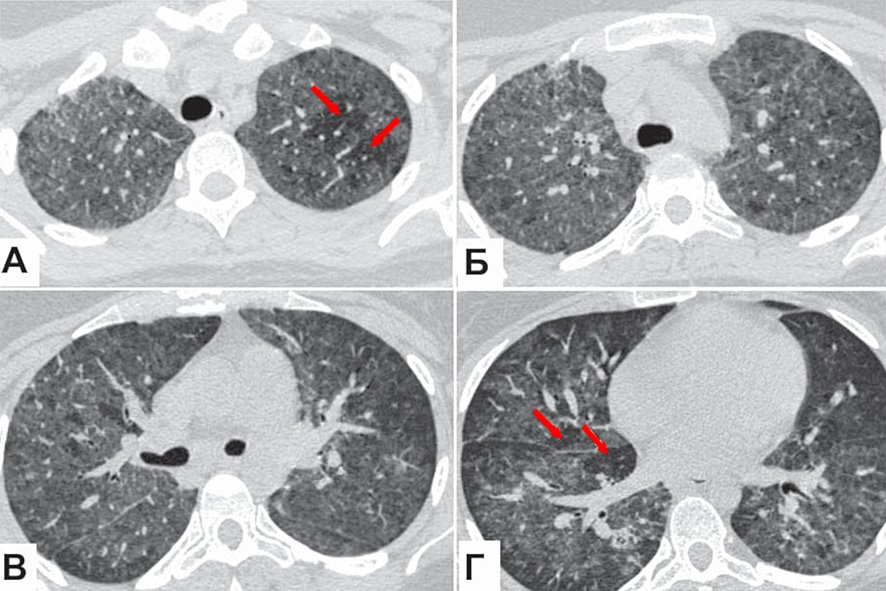
Диффузные сливные зоны «матового стекла», почти равномерно распределенные как в верхних (А, Б), так и в нижних отделах лёгких (В,Г), на фоне которых визуализируются участки повышенной прозрачности — «воздушные ловушки» (показаны стрелками на А и Г).
По лабораторным данным в день поступления
в клиническом анализе крови: лейкоциты 14×109/л, гемоглобин 112 г/л, тромбоциты 236,1×109/л, лимфоциты 1,8% (в абсолютных значениях 0,25), скорость оседания эритроцитов по Вестергрену 110 мм/ч; биохимические показатели без существенных отклонений от нормы: ферритин 660,6 нг/мл; D-димер 0,45 (норма 0,02–0,5) мкг/мл, С-реактивный белок 96 мг/л, интерлейкин 6 (ИЛ6) 1316 пг/мл, прокальцитонин (колич.) 1,93 нг/мл; ПЦР-тест на РНК SARS-CoV-2 отрицательный.
С учетом анамнеза заболевания, клинико-рентгенологической картины и положительной ПЦР на РНК SARS-CoV-2 на амбулаторном этапе был установлен диагноз подтвержденного COVID-19, двусторонней полисегментарной вирусной пневмонии тяжелого течения, острой дыхательной недостаточности.
В связи с прогрессирующим течением, выраженными лабораторными воспалительными изменениями, высоким уровнем ИЛ6, а также в соответствии с временными Методическими рекомендациями Минздрава России пациентке было проведено внутривенное введения моноклональных антител к рецепторам ИЛ-6 сарилумаба в дозе 400 мг внутривенно капельно с быстрым клиническим эффектом в виде снижения температуры тела до субфебрильных цифр в течение 6 ч, улучшения общего самочувствия, но с сохранением дыхательной недостаточности.
При пересмотре КТ-данных заведующим отделением рентгенологии было высказано мнение, что в данном случае с учетом диффузного характера распределения «матового стекла» и наличия «воздушных ловушек» КТ- картина более всего соответствует пневмоцистной пневмонии, а не COVID-19. В этой связи, а также с учётом того, что из КДЛ к этому моменту поступил положительный результат анализа на антитела к ВИЧ и в дальнейшем ВИЧ-инфекция была подтверждена с помощью иммуноблота, пациентке назначено исследование методом ПЦР мокроты на P. Jirovecii, давшее положительный результат. Диагноз коронавирусной инфекции изменен на диагноз пневмоцистной пневмонии на фоне ВИЧ-инфекции, в связи с чем начата терапия ко-тримоксазолом (в дозе 1920 мг внутривенно капельно 4 раза в день), глюкокортикостероидами (метилпреднизолон по 250 мг внутривенно капельно в первые трое суток, далее перорально по 16–12 мг/сут.), а также антикоагулянтная и дезинтоксикационная терапия.
В течение первых 12 ч от начала терапии отмечалась дальнейшая положительная клиническая динамика в виде полной нормализации температуры тела, регресса дыхательной недостаточности (сатурация О2 на атмосферном воздухе составляла 97%), уменьшения кашля и астении. В дальнейшем отмечено улучшение лабораторных показателей: нормализация уровней лейкоцитов, С-реактивного белка (3,1 мг/л), ИЛ6, прокальцитонина, снижение лимфопении до 7,5% (0,67 в абсолютных значениях). Также была обнаружена положительная КТ-динамика в виде значительного регресса зон «матового стекла» (рис. 2). Пациентка была выписана с рекомендациями продолжения терапии ко-тримоксазолом и метилпреднизолоном перорально еще не менее 2 недель и обращения в СПИД-центр для дальнейшего обследования и назначения антиретровирусной терапии.
Рис. 2. Пациентка Я., 29 лет: контрольная компьютерная томография грудной клетки на 7-й день госпитализации
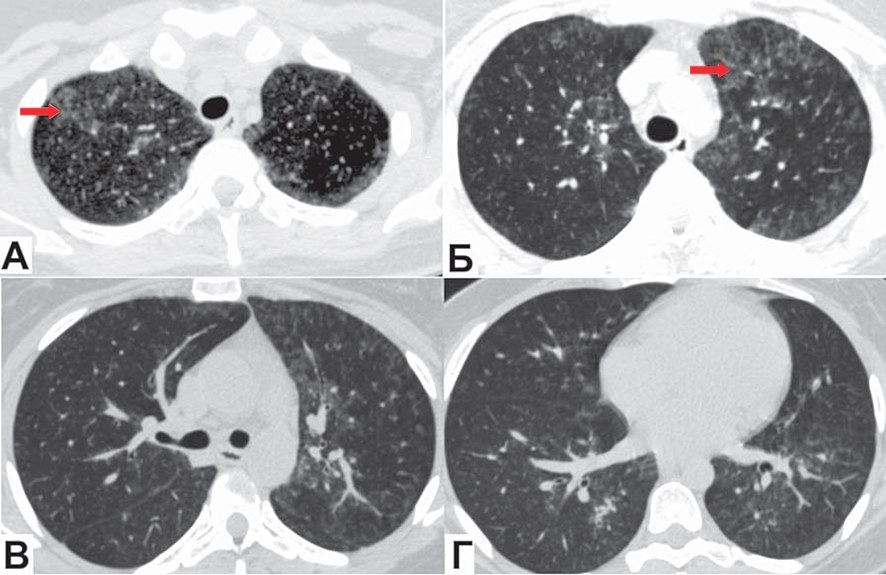
Отмечается существенная положительная динамика: сохраняются отдельные фокусы «матового стекла» преимущественно в верхних долях (А, Б, показаны стрелками), в нижних долях минимальные интерстициальные изменения (В, Г). «Воздушные ловушки» не визуализируются.
Данное наблюдение демонстрирует необходимость индивидуализированного подхода к каждому пациенту, поступающему в ковидный стационар, сохранения настороженности к другим похожим заболеваниям и проведения дифференциального диагноза. Случай интересен тем, что у пациентки уже была подтверждена коронавирусная инфекция, а клинические, рентгенологические и лабораторные симптомы вполне соответствовали диагнозу COVID-19.
Клинически пневмоцистная пневмония проявляется обычно фебрильной лихорадкой и нарастающей дыхательной недостаточностью [1]. Коронавирус, поражая иммунную систему, при тяжелом течении также вызывает существенное снижение уровня лимфоцитов в крови, поэтому изменения в периферической крови также могут быть очень похожи на те, что выявляются при иммунодефицитном состоянии, на фоне которого развивается пневмоцистная пневмония. КТ-характеристики P. Jirovecii-обусловленного поражения легких в целом неспецифичны и включают в себя фокусы или зоны «матового стекла» в начале заболевания, тяготеющие сначала к распределению в верхних отделах легких и захватывающие бóльшую часть паренхимы по мере прогрессирования заболевания. Возможно утолщение междольковых перегородок, создающее картину «булыжной мостовой», и появление «воздушных ловушек» [2]. Похожая картина может наблюдаться при COVID-19, экзогенном аллергическом альвеолите и десквамативной интерстициальной пневмонии, однако для двух последних не характерны высокая лихорадка и лимфопения в крови [3].
В нашем случае коронавирусная инфекция COVID-19, имевшая исходно нетяжелое течение, по-видимому, явилась катализатором развития пневмоцистной пневмонии у иммунокомпрометированной пациентки с ВИЧ-инфекцией, усугубив исходно имеющуюся лимфопению и другие иммунологические сдвиги. Однако, поскольку оба заболевания очень похожи, нельзя полностью исключить одновременное поражение легких коронавирусом и P. Jirovecii, хотя быстрый регресс клинической и рентгенологической симптоматики на фоне отсутствия этиотропной терапии COVID-19, все-таки более характерен для пневмоцистной пневмонии.
Новый коронавирус SARS-CoV-2 во многом перевернул наши представления об участии иммунной системы в инфекционном процессе. Так, по данным Р. Vizcarra и др. [4], у 32% пациентов ВИЧ в целом не утяжелял течения COVID-19, но способствовал более длительному — свыше 40 дней — персистированию коронавируса. Успешное применение антиинтерлейкиновых моноклональных антител и ингибиторов Янус-киназ при COVID-19, традиционно противопоказанных при инфекциях, свидетельствует о том, что иммунный ответ на возбудителя может быть опаснее самой инфекции. В нашем случае до установления диагноза ВИЧ больной был введен сарилумаб с быстрым клиническим эффектом. По-видимому, с учетом высокого уровня ИЛ-6 «цитокиновый шторм» у пациентки мог быть обусловлен поражением Pneumocystis Jirovecii.
Возможно, в будущем при фульминантном течении как пневмоцистной пневмонии, так и других инфекций с диффузным поражением легких показатели ИЛ-6 следует рассматривать в качестве маркера гипериммунного ответа, а антиинтерлейкиновые препараты — использовать для купирования данного состояния.
Описываемый клинический случай продемонстрировал необходимость проведения дифференциального диагноза у пациентов, поступающих в ковидный стационар, даже при наличии лабораторно подтвержденного COVID-19, с тем чтобы не пропустить другие интерстициальные пневмонии, в частности пневмоцистную, возникающую на фоне иммунодефицита.
От пациента получено письменное добровольное информированное согласие на участие в клиническом исследовании и публикацию описания клинического случая.
1. Enomoto T, Azuma A, Kohno A, et al. Diff erences in the clinical characteristics of pneumocystis jirovecii pneumonia in immunocompromized patients with and without HIV infection.
Respirology. 2010;15(1):126–131. doi: 10.1111/j.1440-1843.2009.01660.x.
2. Kanne J, Yandow D, Meyer C. Pneumocystis jiroveci pneumonia: high-resolution CT-findings in patients with and without HIV infection. AJR Am J Roentgenol. 2012;198(6):W555–561. doi:10.2214/AJR.11.7329.
3. Аверьянов А.В., Лесняк В.Н., Коган Е.А. Редкие заболевания легких: диагностика и лечение / Под ред. А.В. Аверьянова. — М.: Медицинское информационное агентство, 2016. 248 с. [Aver’yanov AV, Lesnyak VN, Kogan EA. Redkiye zabolevaniya legkikh: diagnostika i lecheniye. Ed by A.V. Aver’yanov. Moscow: Medical News Agency; 2016. 248 p. (In Russ).]
4. Vizcarra P, Pérez-Elías MJ, Quereda C, et al. Description of COVID-19 in HIV-infected individuals: a single-centre, prospective cohort. Lancet HIV. 2020;28:S2352-3018(20)30164-8. doi: 10.1016/S2352-3018(20)30164-8.
При цитировании или копировании статей гиперссылка на сайт https://profaveryanov.com обязательна!